
目的与意义
2002年,欧洲学者提出营养风险的概念,营养风险是指:现存的或潜在的营养和代谢状况对疾病或手术有关的不良临床结局的影响[1]。如果患者术前的营养状况对患者带来不良的临床结局,则此患者存在营养风险。通过NRS2002进行术前营养风险筛查,可以独立地预测不良的临床结局[2]。据此,国内一些医院对住院患者营养状况进行了系列的调查研究,2010年常艳等[3]报道,天津市三级甲等医院6个科室住院患者营养风险、营养不良发生率分别为9.8%和42.8%,其中有营养风险并接受营养支持的比例为46.4%,无营养风险而接受营养支持的患者比例为35.9%。
结直肠癌患者术后常见的并发症主要包括:刀口感染,肺内感染,肠梗阻,吻合口瘘等。上述并发症发生的原因是多样性的,主要有:病人的一般情况,年老体弱,过于肥胖或消瘦,组织的再生能力弱,特别是营养不良而至血浆蛋白降低以及维生素C缺乏的病人;肿瘤发现时多已处于疾病晚期,长期消耗导致机体营养状况较差;胃肠道肿瘤患者围手术期需要禁食,且禁食时间较久。可见,营养状况在结直肠癌患者术后并发症的发生中处于重要地位。营养不良(现存的营养受损状态)的患者具有营养风险,营养风险是预测临床结局的重要因素之一。
王凤、陈强谱等人的研究证实年胃癌患者围手术期行营养支持能有效改善营养状况、免疫功能和人体成分的变化,减少术后并发症的发生,有利于促进患者康复[4]。对老年结直肠癌癌患者来说,术前多因慢性失血、肿瘤消耗等原因存在不同程度营养不良,术后禁食、手术创伤使患者机体处于高分解代谢状态,从而加重营养不良,这些导致患者术后并发症增加,患者康复延迟[5]。本研究通过对照两组结直肠癌患者术后并发症发生率及住院时间,住院费用的差别,进一步验证营养风险筛查基础上规范化营养支持对改善结直肠癌患者预后的作用。研究结果将可作为农村地区基层医院临床营养应用的重要参考依据,据此可有效减少营养支持使用不足及过度使用的情况,既可以使结直肠癌患者得到合理的营养支持,又可以有效避免资源的浪费。
研究现状
结直肠癌患者由于全身代谢和消化道功能的影响,多数存在不同程度的营养不良[6],而手术的创伤和应激又往往会使上述情况进一步加重。结直肠癌手术患者术前均需要为期3天的肠道准备,以往多采用进食无渣、易消化的流食饮食及服用泻药或多次洗肠来清洁肠道。目前病人应用的传统流质饮食多为米汤、菜汤和粥等,这不仅不能满足患者机体对热量、蛋白质、维生素等营养素的要求,还会加重患者的营养不良,降低其对手术的耐受性。
为了保证肠道手术的成功,必须在术前进行认真的肠道准备。目的是清除肠道的粪便、减少肠道内细菌数以尽量避免术后并发症的发生[7]。传统方法多采用控制饮食、腹泻和灌肠等途径,会给患者造成大量体液、电解质的丢失和营养素、维生素、矿物质及能量的摄入不足,从而影响组织的修复和伤口的愈合,削弱机体抗感染能力。虽然肠外营养对于患者营养状态的改善及增强对手术的耐受力有肯定效果。但机体在控制饮食状态下,病人肠黏膜出现萎缩、黏膜屏障功能受损、菌群失调,会增加肠道细菌移位的发生[8], 抑制机体细胞免疫[9]。相比之下,肠内营养则更符合机体生理要求,而且容易吸收,能保证肠道清洁。还可以提供每日所需的足够热量和营养素,保护肠道黏膜,从而纠正营养不良状况[10]、[11]。据相关报道[11]、[12]肠内营养素有利于维护机体的免疫功能,尤其是细胞免疫功能。这可能是因为EN能为机体提供较多的谷氨酰胺,它是淋巴细胞、巨噬细胞的主要燃料,有较强的免疫恢复作用。
2008年蒋朱明等[13]对我国东、中、西部大城市三甲医院营养不良、营养风险发生率及营养支持情况进行调查,结果显示,营养不良和营养风险的总发生率分别为12%和35.5%;我院前期一项调查显示:应用NRS2002对普外科住院患者进行营养风险筛查,其中营养风险的发生率为9.1%,营养不足和肥胖的发生率分别为2%和13%。89.3%具有营养风险的患者接受了营养支持,10.2%不存在营养风险的患者接受了营养支持治疗。普外科营养支持总体应用不够规范[14]。有营养风险的患者由于营养因素导致不良临床结局的可能性大;有营养风险的患者有更多从营养支持中获益的机会。
20世纪90年代循证医学(evidence based medicine)兴起之后,临床营养的研究和实践受到了引导作用。同时推出营养风险筛查工具-NRS 2002,NRS2002的循证基础是由丹麦Kondrup等采用评分的方法来对营养风险加以量度。临床营养风险筛查的目的是预测营养因素带来好的或坏的结局的可能性以及营养支持治疗是否会影响到这个结局。
参考文献
[1]J. Kondrup, S.P. Allison, M. Elia, B. Vellas, M. Plauth, ESPEN guidelines for nutrition screening 2002. Clin Nutr 22 (2003) 415-421.
[2]J. Sorensen, J. Kondrup, J. Prokopowicz, M. Schiesser, L. Krahenbuhl, R. Meier, M. Liberda, EuroOOPS: an international, multicentre study to implement nutritional risk screening and evaluate clinical outcome. Clin Nutr 27 (2008) 340-349.
[3]常艳, 郑文郁, 陈鄢津, 郭庆捷, 马军宏, 赵平, 应用营养风险筛查2002方法对天津市三级甲等医院住院患者营养风险、营养不足筛查、营养支持情况调查. 中华临床营养杂志 18 (2010) 272-275.
[4]王凤, 王庆华, 陈强谱, 早期肠内营养对老年胃癌术后患者营养免疫及人体成分的影响. 护理学杂志(外科版) 26 (2011) 75-77.
[5]王磊, 周亚楠, 张强, 等, 不同途径营养支持对胃肠道恶性肿瘤术后患者免疫功能的影响. 中国临床营养杂志 15 (2007) 58-60.
[6] Cohen J, Lefor AT, Natrition support and cancer. [J] Nutrition, 2001,17(7-8):698-699.
[7] Zmora o, Pikrsky AJ , Wexner SD. Bowel preparation for colorectal surgery. [J] Dis colon Rectun, 2001,44(10): 1537-1549.
[8]Berg RD. Bacterial translocation from the gastrointestinal[J], Adv Exp med boil ,1999,473(1):11-30.
[9] 陈宏,贾建国,李非等,消化道恶性肿瘤术后早期肠内与肠外营养治疗的比较[J],中国临床营养杂志,2004,12(3):181-184.
[10] Salo N, Ishida K, Saito K, perioperative nutrition for gastroinestinal Surgery [J], Nippon Geka Gakkai Zasshi, 2004,105(2):218-222.
[11] Ates E, Yilmaz s, Erkasay S, et al. Perioperative immunoutrition ameliorates the postoperative immune depression in patients with gastronintestinal system cancer (prospective clinical study in at patients)[J]. Acta Gastroenterol Belg, 2004, 67(3):250-254.
[12] 唐朝晖,胡元龙,夏穗生.术后早期肠内营养支持对胃肠癌病人的机体营养状况和细胞免疫功能的影响[J],临床外科杂志,2002,10(1):14-16.
[13]蒋朱明, 陈伟, 朱赛楠, 姚晨, 我国东、中、西部大城市三甲医院营养不良(不足)、营养风险发生率及营养支持应用状况调查. 中国临床营养杂志 16 (2008) 335-337.
[14]张洪军, 郭洪春, 单县中心医院普外科住院患者营养风险筛查报告. 中国现代普通外科进展杂志 17 (2014) 290-305.
研究内容
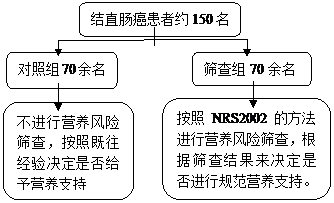
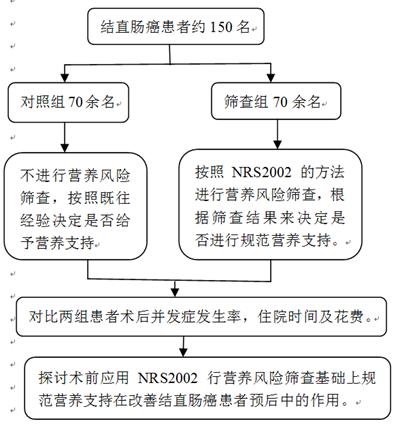
选取2014年10月至2016年10月入住我院治疗的结直肠癌患者,将符合入选标准的患者按入院先后顺序随机分为对照组和筛查组,每组各70余名患者。对照组不进行营养风险筛查,按照既往经验决定是否给予营养支持;筛查组按照NRS2002的方法进行营养风险筛查,根据筛查结果来决定是否进行规范营养支持。对比两组患者术后并发症发生率,住院时间及花费。探讨术前应用NRS2002行营养风险筛查基础上规范营养支持在改善结直肠癌患者预后中的作用。
关键问题
1、对实验数据进行分析,与对照组相比,筛查组患者的并发症(刀口感染、术后肺内感染、肠梗阻、吻合口瘘)发生率的差异分析;
2、筛查组患者住院时间及住院花费与对照组患者差异的统计学比较;
3、探讨应用临床营养风险筛查(NRS2002)结果规范营养支持是否可以显著降低结直肠癌患者术后并发症发生率,减少住院花费及缩短住院时间。
研究方法
研究对象
选取2014年10月至2016年10月入住我院治疗的结直肠癌患者神志清醒;一般状况良好,无糖尿病、高血压等基础疾病;得到所有患者知情同意。排除标准:低位直肠癌即肿瘤下缘距肛门距离<5cm;患者拒绝参加本研究;神志不清;无法站立;无法获得身高体重等基本参数者。
营养风险筛查
BMI<18.5判定为营养不足;24.0≤BMI<28.0为超重;BMI≥28.0为肥胖。对有明显腹水、胸水等不能获得BMI的患者,可以采用血清白蛋白(ALB)进行替代,ALB<30 g/L计3分,不采用ALB作为替代指标者直接排除。筛查所用仪器(包括电子秤及身高测量尺)均经过严格校正后使用。
营养支持应用
对存在营养风险的患者进行术前规范营养支持治疗。营养支持包括肠外营养(parenteral nutrition,PN)与肠内营养(enteral nutrition,EN)。PN为每天给予≥48.84kJ/kg的能量,并经静脉应用脂肪乳、氨基酸、葡萄糖中至少2种或2种以上营养素产品,持续至少3 d,单独给予氨基酸或脂肪乳的患者不列入接受营养支持之列。EN包括经管饲EN和经口补充营养剂。
并发症
患者术后1~7d出现:呼吸音粗、有痰呜音,经痰液细菌培养、胸片证实肺部感染;或出现切口局部红肿、有脓肿形成,切口不愈合等切口感染;以及发热、腹部疼痛及引流管中有大量混浊样液体引出等吻合口瘘;腹胀不适、大量呕吐、肛门停止排气排便、腹透提示肠腔出现液气平面。
统计学处理
所有检查数据采用SPSS 16. 0软件进行统计学分析,检验数据正态性和方差齐性,计量资料以x±s表示。差异显著性比较采用成组设计资料两样本均数比较的t检验;计量资料采用卡方检验;P<0.05为差异有统计学意义。

效益分析
结直肠癌(CRC)已经成为世界第三大常见肿瘤疾病,营养不良可导致患者术后感染率、死亡率增加,生活质量降低。结直肠癌患者术前既存在肿瘤本身导致的营养消耗,从而可能导致麻醉和手术的困难,也影响患者愈后,因此术前恰当的肠内营养支持尤显重要。本研究对结直肠癌患者进行术前营养状况进行评估并规范使用营养支持以从以下几方面使结直肠癌患者获益进行了探讨:减少并发症数量或减轻并发症程度;减少住院时间和花费。本研究结果将可作为农村地区基层医院临床营养应用的重要参考依据,据此可有效减少营养支持使用不足及过度使用的情况,既可以使结直肠癌患者得到合理的营养支持,改善病人的免疫功能和营养状态,加快术后肠功能的恢复,减少术后并发症,又可以有效避免资源的浪费,具有巨大的经济效益和社会效益,值得在临床上推广。
课题探讨术前规范营养支持对结直肠癌患者预后影响,以探讨合理的方案指导临床应用。预计形成:结题报告1份,营养支持规范方案1个,期刊论文1篇。

